Итак, продолжительное длительное давление приводит к локальной гипоксии и ишемии тканей. Известный факт, что достаточно 2-х часов для образования пролежней. Также необходимо помнить, что локальная ишемия тканей может быть вызвана силами смещения — перемещение тканей относительно друг друга под неправильным углом – например, при съезжании пациента в положении полусидя, когда кожа, п/к и мышечная ткань слишком сильно смещаются относительно друг друга, что приводит к натяжению и сгибанию сосудов, вызывая их тромбоз, а в совокупности с продолжающимся давлением приводит к развитию некротических изменений. Само трение приводит к слущиванию рогового защитного слоя кожи, создавая условия для проникновения бактерий, а влажность (прение — памперсы, мокрые пеленки, моча, кал и т.д.) — благоприятная среда для развития бактериальной инфекции и повреждения защитного кожного покрова. В совокупности все перечисленные факторы и способствуют появлению пролежней.
Отличительной особенностью пролежней является то, что подлежащие мышечные волокна гораздо более чувствительны к ишемии, чем кожа, поэтому сначала патологические изменения происходят именно в этом слое, а затем распространяются по направлению к кожным покровам.
Как лечить пролежни у лежачих больных в домашних условиях
К сожалению, в нашей стране нет чёткой статистики учёта частоты встречаемости данного заболевания. Некоторые авторы отмечают, что частота возникновения пролежней у пациентов старше 65 лет с ограничением подвижности составляет 59%, при этом летальность колеблется в широких пределах от 21 до 88 %.

Группа риска – тяжёлые больные, чья двигательная активность ограничена.
Пролежни могут быть:
Поверхностные – для них характерны изменения кожных покровов: побледнение, покраснение, которые не изменяются после прекращения сдавливания, при этом иногда синюшность кожных покровов сменяется образованием пузырьков с жидкостным содержимым — отслойка эпидермиса (Рис.1).

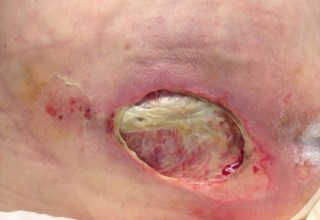
Глубокие – при которых изменения происходят в подлежащих тканях, а затем распространяются на кожные покровы, т.е. направление изменений распространяется изнутри кнаружи. Глубокие пролежни часто остаются незамеченными (Рис.2).

При кажущемся поверхностным поражении (нет признаков активного воспаления, скудное отделяемое, сухой струп) – на самом деле глубокий некроз подлежащих тканей (Рис.3).

Любой пролежень должен быть осмотрен специалистом. При лечении и уходе необходимо обращать внимание на следующие «тревожные» симптомы — при надавливании появление любого отделяемого, появление запаха, размягчение краёв струпа, увеличение размера пролежня, изменение окружающих кожных покровов. Вызов хирурга при появлении признаков усугубления течения данного заболевания необходим.
Профилактика и лечение пролежней
Пролежни могут быть:
Экзогенные

- Наружные (между кожей и костью – затылок, лопатки, крестец)(Рис.4).
- Внутренние (дренажи, катетеры и т.д.) (Рис.5)

Эндогенные

- Нейротрофические — повреждения спинного мозга, крупных нервных стволов и т.д., провоцирующие нейротрофические расстройства в тканях (Рис.6).
Смешанные
- Пациент из-за тяжелого соматического состояния не может изменять положение тела или конечности.
Клиника зависит от флоры и характера некроза

- Сухой некроз — отграничение участка некроза демаркационной линией, общее состояние не нарушено. Такой пролежень может существовать без изменений достаточно долго (Рис.7).
Однако, при присоединении инфекции, сухой некроз переходит во влажный.

- Влажный некроз — размножение патогенной флоры с захватом окружающих тканей (гнойно-некротический процесс). Ухудшение общего состояния — общая интоксикация, сепсис с развитием флегмоны, абсцессов, остеомиелита и т.д. (Рис.8).
При классификации пролежней по степени тяжести учитывается глубина поражения (Рис.9).

Лечение проводится в зависимости от стадийности
На первой и второй стадии хирургического лечения не требуется
I стадия – внимательное отношение персонала. Достаточно принять меры по устранению излишнего давления — изменение положения тела пациента за более короткий временной промежуток (ведение паспорта ухода медперсоналом), правильный туалет областей образования пролежней, обязательно использование противопролежневых матрасов с переменным давлением, физиотерапевтическое лечение (например, низкоинтенсивное лазерное излучение по бесконтактной методике матричным излучателем), активизация пациента. Работа реабилитологов, контроль соматического состояния, хирургическое динамическое наблюдение. Наличие покраснения или сухого струпа не определяет стадию пролежня.
II стадия — добавляется хирургическое удаление пузырей и применение специальных повязок для быстрого восстановления эпидермиса (Рис.10, 11,12).
На этих стадиях также необходимо защитить раневую поверхность от инфекционных факторов, и обязательно лечение сопутствующих заболеваний, относящихся к факторам риска образования пролежней – сахарный диабет, окклюзивные заболевания артерий, варикозная болезнь нижних конечностей, ХВН, адекватное обезболивание и коррекция водно-электролитного баланса.



Если этого не делать, то жидкость постепенно уходит, а отслоенный участок эпидермиса превращается в сухой струп. Образуется пролежень под струпом – сухой некроз. При появлении неблагоприятных факторов – присоединение бактериальной инфекции, трение (проведение реабилитационных мероприятий), прение (повышенная влажность в области пролежня), клиническая картина может резко измениться (Рис.13,14).


III и IV стадии пролежневого язвенного дефекта требуют хирургического лечения.
Выбор метода лечения зависит от проявлений воспалительного процесса.
- Активный воспалительный процесс. Рана условно острая. Хирургическое лечение.
- Вялотекущий воспалительный раневой процесс, как правило, связан с так называемой критической колонизацией, когда бактерии существуют в виде спор под биопленками – хроническая рана.
Необходимо помнить, что многие активные антисептики (Йодопирон, спиртовые растворы и т.д.) нельзя применять при лечении хронических раневых дефектов, так как одним из негативных свойств антисептиков, зачастую нивелирующим их роль в лечении хронических ран, является цитотоксический эффект в отношении всех основных групп клеток, участвующих в раневом процессе. Все основные антисептические растворы угнетают пролиферацию фибробластов.
Поэтому для хронических ран желательно применение следующих антисептиков (подбор индивидуально для каждого случая в зависимости от выраженности воспалительного процесса):

Нежелательно также применение жирорастворимых мазей, так как их гидрофобная основа не позволяет поглощать содержимое раны (мазь Вишневского, синтомициновая эмульсия, тетарциклиновая и другие мази).
Правила профилактики пролежней
- Своевременная оценка риска образования пролежня (шкалы).
- Уменьшение давления в зонах риска развития пролежней (матрасы, контроль за положением пациента, частотой и сменой положения). Обязательно следить, чтобы масса тела пациента равномерно распределялась на поверхности. При размещении на кресле – под ягодицы и под спину – противопролежневые подушки. Под стопы – противопролежневые прокладки (возможно использование поролона), при размещении на боку – между колен подушки.
- Улучшение кровоснабжения в зонах риска развития пролежней – физиопроцедуры, лечебный массаж.
- Предупреждение трения, сдвига тканей при перемещении пациента и создание правильного положения пациента («сползание» при положении сидя, лежа, при смене белья и т.д.). Возможна фиксация пациента в правильном положении.
- Наблюдение за кожей в зонах риска развития пролежней, гигиенический уход, поддержание чистоты кожи, её умеренной влажности, обеспечение нормальной температуры кожи. Применение одноразовых средств гигиены, применение гипоаллергенных средств для ухода за кожей.
- Правильный подбор технических средств реабилитации и ухода.
- Обеспечение пациента адекватным питанием и питьём.
- Обучение пациента, его близких приёмам ухода.
- Устранение сопутствующих проблем (кожный зуд, боль, бессонница, нормализация психологического статуса и т.д.).
Источник: metelitsa-team.ru
Пролежни: причины, стадии, лечение и профилактика. Консультации специалистов
Пролежень — это омертвение (некроз) мягких тканей из-за их длительного давления, приводящего к нарушению кровоснабжения и нервной трофики.
Пролежни — одно из самых частых осложнений у людей, прикованных к постели.
Основная причина пролежней — недостаточный и неквалифицированный уход за лежачим пациентом. Формированию пролежней способствует ослабление организма, избыточный вес, недостаточный вес, недержание мочи и кала, пр.
Пролежни чаще всего образуются на ягодице, крестце, копчике, лопатках, локтях, пятках, коленях.
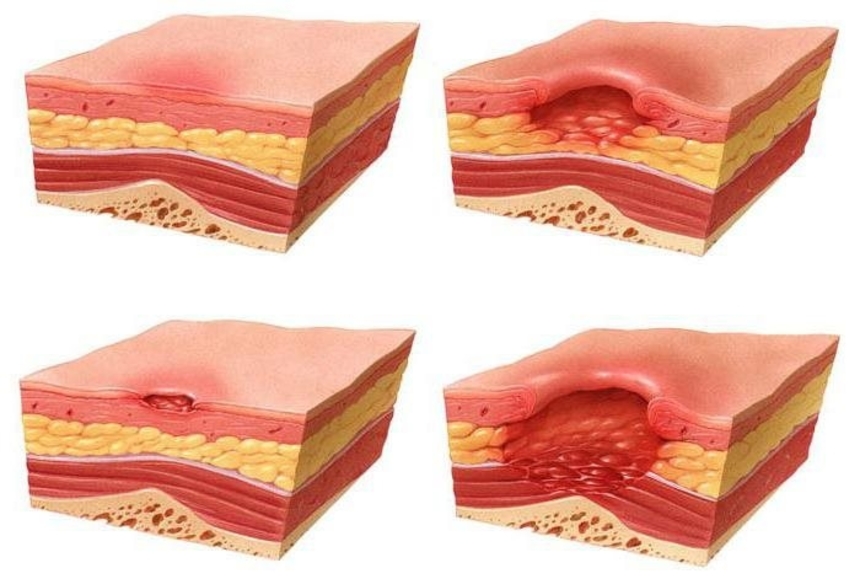
В зависимости от глубины поражения мягких тканей выделяют 4 стадии пролежней.
При 1 стадии пролежней страдает поверхностный слой кожи.
При 2 стадии пролежней поражается кожа с вовлечением подкожно-жировой клетчатки.
При 3 стадии пролежней формируется рана на всю глубину кожи и подкожно-жировой клетчатки — до мышцы.
При 4 стадии пролежней некроз затрагивает и мышцу; формируется очень глубокая рана — до сухожилия и кости.
Пролежни диагностирует и лечит хирург. Диагноз ставят на основании наружного осмотра.
Лечение пролежней 1 и 2 стадии консервативное — применяют препараты для улучшения тонуса и защиты кожи; средства, улучшающие микроциркуляцию; антибактериальные препараты, пр.
Лечение пролежней 3 и 4 стадии, как правило, хирургическое — проводят удаление омертвевших тканей, после чего рану лечат некролитическими, дегидратирующими, заживляющими, антибактериальными препаратами в зависимости от локализации пролежней и глубины поражения тканей.
Без лечения или при неправильном несвоевременном лечении пролежни осложняются флегмоной, гнойным артритом, бурситом, остеомиелитом, эрозивным кровотечением, сепсисом, раком кожи, пр.
Профилактика пролежней сводится к тщательному уходу за лежачим пациентом, использованию специального противопролежневого матраса, надувного круга, регулярному массажу мягких тканей, сбалансированному питанию, пр.
Причины пролежней
Как отмечали выше, пролежни развиваются вследствие нарушения кровообращения и нервной трофики при длительном давлении на мягкие ткани. Важно знать, что при квалифицированном уходе за пациентом пролежней удается избежать в ⅔ случаев.
Вот патологические факторы, способствующие формированию пролежней:
- вынужденное длительное пребывание в горизонтальном положении: состояние после инсульта, инфаркта, тяжелых хирургических вмешательств, перелома; пребывание на искусственной вентиляции легких, поздние стадии деменции, болезни Альцгеймера, рассеянный склероз, тяжелая энцефалопатия, пр.;
- избыточный вес; дистрофия, кахексия;
- недержание мочи и кала;
- сухая кожа;
- анемия;
- болезни, сопровождающиеся нарушением кровообращения: сахарный диабет, атеросклероз, облитерирующий эндартериит, васкулит, тромбоз, пр.;
- длительная лихорадка;
- несбалансированное обедненное белком питание;
- ослабленный организм.
Симптомы пролежней, стадии пролежней
Клинически пролежни — это повреждения и раны разной глубины преимущественно над костными выступами с вовлечением кожи, подкожно-жировой клетчатки, мышц. В зависимости от глубины поражения и вовлеченности мягких тканей пролежни делят на 4 стадии.
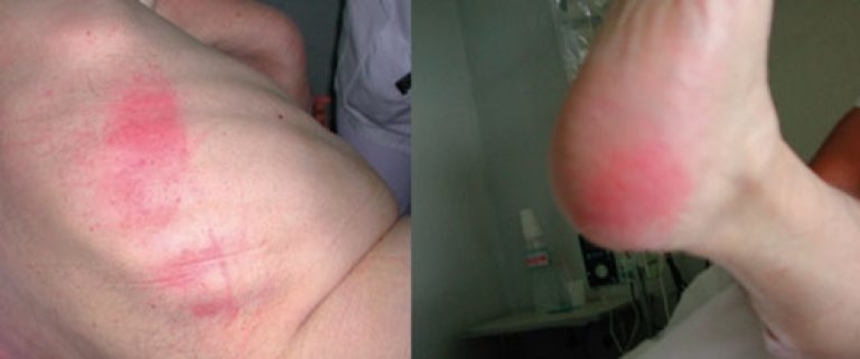
1 стадия пролежней — кожа над костным выступом еще не повреждена, но имеется покраснение и раздражение кожи, не исчезающее после прекращения давления.
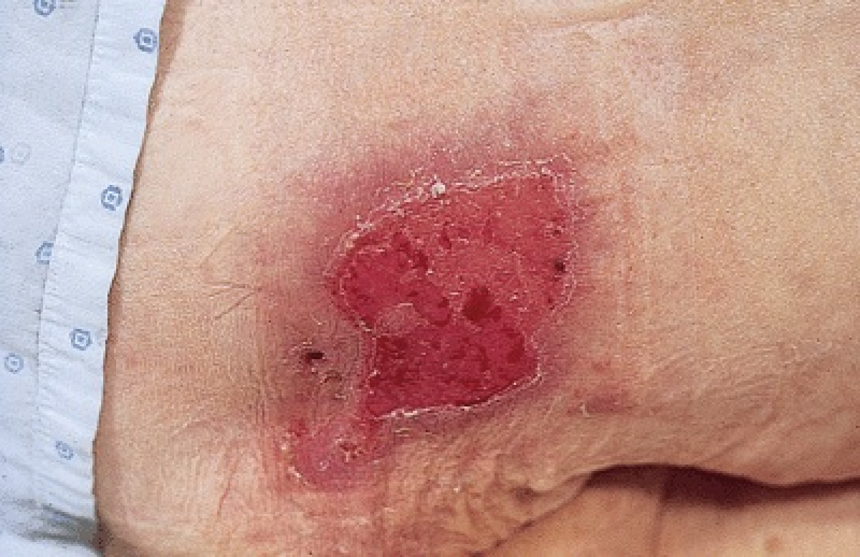
2 стадия пролежней — повреждение поверхностного слоя кожи (отслойка эпидермиса) с вовлечением подкожно-жировой клетчатки. На поверхности кожи может быть пузырь с жидкостью или рана по типу кожной язвы;
3 стадия пролежней — рана, затрагивающая кожу и подкожно-жировую клетчатку. На дне раны видна не поврежденная мышца. Характерно образование карманов, гнойных затеков и свищей;
4 стадия пролежней — глубокая рана, затрагивающая все мягкие ткани: кожу, подкожно-жировую клетчатку и мышцы. После удаления струпа и некротических масс в глубине раны видны сухожилия и кости.
Месторасположение пролежней зависит от того, в каком положении лежит пациент.
У пациентов, лежащих на спине, пролежни развиваются на ягодицах, крестце, копчике, пятках, в области лопаток и на затылке.
Если пациент лежит на боку, пролежни формируются на большом вертеле бедренной кости, на висках, ушах, на наружной поверхности плеча, колена, голеностопного сустава.
При вынужденном положении на животе пролежни появляются на крыльях подвздошной кости и на передней поверхности коленных суставов.
Диагностика пролежней
Диагноз ставят на основании внешнего осмотра.
Диагностика пролежней не вызывает затруднений для хирурга из-за характерного повреждения кожи и типичных ран.
Запаздывание с выявлением пролежней связано с тем, что пролежни мало безболезненны; поэтому уход за лежачими пациентами предполагает ежедневный осмотр кожи особенно в местах костных выступов.
Важно своевременно диагностировать глубокие пролежни, которые могут маскироваться не до конца разрушенной кожей.

Лечение пролежней
Поверхностные пролежни (1 и 2 стадия пролежней) лечат консервативными методами:
- средства, улучшающие кровоток и микроциркуляцию (Детралекс, Пирикарбат, пр.);
- местные препараты для повышения тонуса и защиты кожи;
- заживляющие примочки, мази, кремы;
- антибактериальные препараты;
- закрытие поврежденной кожи полиуретановой пленкой и гидроколлоидными повязками.
Глубокие пролежни (3 и 4 стадии пролежней) лечат хирургическими и консервативными методами:
- удаление некроза в пределах здоровых тканей. При проведении некрэктомии следует опасаться кровотечения;
- некролитические средства, применяемые для полного очищения раны: Левомеколь, Трипсин, Ируксол, пр.; повязки Тендервет, Гидроклин, пр.;
- препараты, ускоряющие заживление: Актовегин, Винилин, пр.; интреактивные повязки: Гидрокол, Бранолинд, пр.
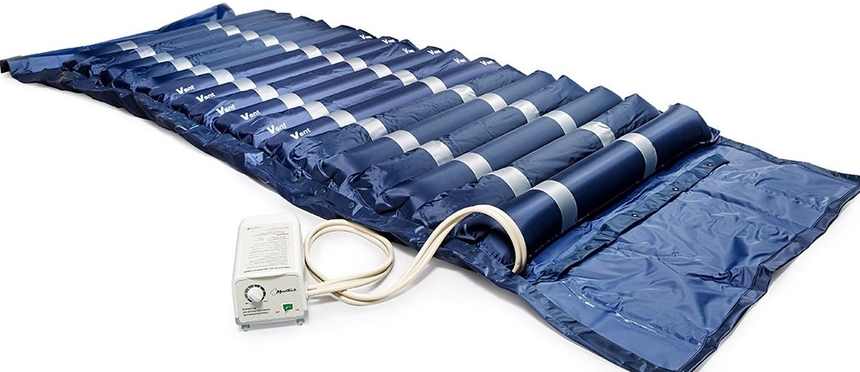
Профилактика пролежней
Чтобы избежать пролежней придерживайтесь правил:
- пациент должен лежать на функциональной кровати;
- устраняйте давление на кожу над костными выступами с помощью противопролежневого матраса, надувных кругов;
- каждые 2 часа меняйте положение тела — поворачивайте пациента;
- ежедневно проводите соответствующую гигиену кожи, особенно при недержании мочи и кала. Подпитывайте, смягчайте, увлажняйте кожу специальными кремами и лосьонами;
- ежедневно проводите массаж мягких тканей с целью улучшения местного кровообращения;
- регулярно активизируйте пациента с помощью присаживания, дыхательной гимнастики, лечебной физкультуры, пр.;
- сбалансируйте питание пациента — потребуется диета с большим количеством белка;
- организуйте еженедельный осмотр хирурга.
К какому врачу обратиться
При первом подозрении на пролежни проконсультируйтесь с хирургом. Обратитесь к врачам сервиса врачебных видеоконсультаций Botkin.pro. Посмотрите , как наши врачи отвечают на вопросы пациентов. Задайте вопрос врачам сервиса бесплатно, не покидая данной страницы, или здесь . Проконсультируйтесь у понравившегося врача.
Источник: botkin.pro
Профилактика пролежней у лежачих больных

Пожилые люди могут оказаться прикованными к постели в силу травм, хронических заболеваний, старческой астении. Практически полная неподвижность приводит к тому, что мягкие ткани спины и конечностей находятся под постоянным давлением от веса тела. В результате нарушается местное кровообращение и происходит некроз кожи.
На теле образуются пролежни, которые являются входными воротами для инфекции и с трудом поддаются лечению. Их наличие значительно осложняет уход за лежачими больными и представляет серьезную опасность для ослабленного организма. Для профилактики пролежней очень важен грамотный профессиональный уход за пациентом.
Причины возникновения
К образованию пролежней приводит комплекс факторов, включающий:
- сложность обеспечения полноценного ухода на дому,
- синтетическое белье,
- неподвижность тела,
- несоблюдение гигиены
предрасположенность организма , обусловленную:
- обезвоживанием,
- истощением или лишним весом,
- анемией,
- сердечной недостаточностью,
- атеросклерозом,
- нарушением терморегуляции,
- нехваткой белка в рационе,
- наличием шины или гипса
Особенно высока вероятность возникновения ран на коже у больных с травмами позвоночника. Они наиболее ограничены в движениях и нуждаются в постоянной профилактике пролежней. Длительное внешнее давление на кожу (более 2 ч.) превышает внутреннее. Кровь в капиллярах застаивается, питание клеток нарушается. В таких условиях риск образования пролежней доходит до 95 %.
При уходе за лежачими больными важно устранить все внешние факторы, которые могут спровоцировать раздражение кожи: трение, излишнюю влажность или сухость, складки или крошки в постели. Больного необходимо правильно перемещать, тело и белье — содержать в чистоте. Оптимальные условия для этого созданы в специализированных пансионатах.
Стадии пролежней
Некроз мягких тканей развивается постепенно. Чем раньше будут приняты лечебно-профилактические меры, тем легче и быстрее восстановится целостность кожных покровов. Всего выделяют 4 стадии:
I — целостность кожи не нарушена, однако на ней появляются стойкие покраснения, которые не проходят после прекращения давления. На данном этапе их еще можно удалить, нормализовав кровообращение с помощью массажа или регулярной смены позы;
II — покраснения не проходят. На коже появляются небольшие наросты, эрозии, пузыри и др. нарушения. Происходит отслойка эпидермиса;
III — язвы явно выражены, гноятся и глубоко поражают клетки кожи, вплоть до мышц;
IV — происходит омертвение мягких тканей и нервных окончаний. Некроз доходит до сухожилий и костей.
На III и IV стадиях медикаментозное лечение и уход малоэффективны. Чаще всего требуется хирургическое вмешательство.
Зоны риска
- лопатки,
- крестец,
- седалищная кость,
- локти,
- гребни подвздошных костей,
- стопы,
- колени,
- большие вертелы бедренных костей,
- затылок,
- уши,
- пальцы.
На эти зоны внешнее давление действует сильнее всего, поэтому для перераспределения нагрузки на сосуды лежачего больного необходимо регулярно переворачивать.
Профилактика пролежней
Чтобы не допустить образования ран на коже, больному нужно обеспечить постоянный правильный уход. Многие пациенты не жалуются на дискомфорт, стараясь как можно меньше беспокоить близких или сиделок и в результате усугубляют свое состояние. Задача ухаживающего — постоянно контролировать бытовые условия и здоровье больного. Для профилактики пролежней требуется обеспечить лежачему человеку:

В процессе ухода за кожей нужно постоянно проверять наличие покраснений или опрелостей. Для мытья лучше использовать влажные салфетки или мягкую губку. Не рекомендуется растирать тело полотенцем. Излишнюю влагу лучше убирать промакивающими движениями.
Для кожи очень вреден контакт с мочой или калом, поэтому необходимо обеспечить больного подгузниками для взрослых и непромокаемыми пеленками. Кроме того, для комфортного самочувствия пациенту нужно регулярно принимать воздушные ванны.
На нательном и постельном белье не должно быть швов, затяжек и складок. Менять его необходимо по мере загрязнения.
Днем больного требуется переворачивать каждые 2 часа. Если он может делать это самостоятельно, лучше установить ему автоматическое напоминание, чтобы не допускать слишком больших перерывов между сменой поз. В качестве опоры можно использовать специальные ортопедические подушки и валики.
Для нормализации кровообращения рекомендуется выполнять лечебный массаж. Делать его должен специалист с медицинским образованием.
Методы лечения пролежней
Если профилактика своевременно не проводилась или не дала желаемого эффекта, врач подбирает для лежачего больного комплексную терапию для заживления язв. I и II стадии пролежней лечатся в домашних условиях с помощью:
- антибактериальных препаратов,
- дезинфицирующих средств,
- некролитиков для регенерации тканей,
- ангиопротекторов,
- дегидратирующих веществ.
В качестве обеззараживающего средства активно используются препараты на основе серебра. Терапевтические мероприятия сочетаются с профилактикой возникновения новых язв. Глубокие поражения кожи лечатся в стационарных условиях преимущественно хирургическими методами.